देश के दक्षिणी राज्यों में भी सार्वजनिक स्वास्थ्य प्रणाली विफल
कर्नाटक के मांड्या जिले में मेलकोटे इलाके के प्राथमिक स्वास्थ्य केंद्र में केवल एक डॉक्टर है। एक डॉक्टर 33 गांवों के 20,000 लोगों के लिए तैनात है। पिछले एक दशक में, भारत में मेडिकल कॉलेजों और सीटों की संख्या लगभग दोगुनी हुई है। लेकिन देश के सबसे समृद्ध राज्यों में डॉक्टर-मरीज अनुपात डब्ल्यूएचओ के 1:1000 के मानक से कोसों दूर है। हम बता दें कि दक्षिण भारत में निजी मेडिकल कॉलेजों की संख्या ज्यादा है।
मांड्या: कर्नाटक के मांड्या जिले के मेलकोटे इलाके के प्राथमिक स्वास्थ्य केंद्र में केवल एक डॉक्टर है। एक डॉक्टर 33 गांवों के 20,000 लोगों के स्वाथ्य देखभाल के लिए तैनात है। रविवार को डॉक्टर का साप्ताहिक अवकाश होता है। उस दिन गांव के मरीजो को काफी कष्ट उठाना पड़ता है।
मेलकोटे में यदि कोई रविवार को बीमार पड़ता है तो उसके लिए केवल एक विकल्प बचता है। मरीज को प्राथमिक स्वस्थ्य केंद्र के एंबुलेंस से 23 किलोमीटर दूर पांडवपुरा तालुका उपखंड के अस्पताल में ले जाया जाए।
मैसूर के ग्रामीण इलाके में डॉ हर्ष डी पिछले एक दशक से बीमार व्यक्तियों का इलाज कर रहे हैं। डॉ हर्ष के घर से ग्रामीण स्वास्थ्य केंद्र की दूरी 120 किमी है। डॉ. हर्ष कहते हैं, “मैं चाहता हूं इलाके में और अस्पताल एवं डॉक्टर हो।”
मेलकोटे किसी बीमार राज्य में बहुत दूर बसा हुआ गरीब गांव नहीं है। ये कर्नाटक की राजधानी, बैंगलोर से केवल 100 किमी दूर मांड्या जिले में स्थित है। 70.4 फीसदी की साक्षरता दर के साथ यह कृषि से समृद्ध जिला है। यहां प्रति व्यक्ति आय 114270 रुपए है जो कि 93,293 रुपए के राष्ट्रीय औसत से ऊपर है। इसके 70 फीसदी गांव राज्य के औसत मानव विकास सूचकांक से ऊपर होने का दावा करते हैं। हम आपको बता दें कि राज्य का औसत मानव विकास सूचकांक 0.4392 है।
मांड्या, कर्नाटक सूचक में सामाजिक संकेतक
Source: Census 2011, Economic Survey of Karnataka, Mandya Human Development Report
मेलकोटे के बारे में भी कहा जाता है कि इलाके में लहलहाते खेत हैं और निवासियों की आय बढ़ रही है।
फिर भी इलाके में अब भी चौबीस घंटे की बुनियादी स्वास्थ्य सेवा की पहुंच नहीं है। इस इलाके की मुसीबतें भारत की सबसे बड़ी विफलताओं में से एक को दर्शाती है। और वह यह है कि ऐसा देश जहां सकल घरेलू उत्पाद (जीडीपी) में 8 फीसदी की वृद्धि हुई है, वह अब भी अपने नागरिकों के लिए आवश्यक स्वास्थ्य सेवा प्रदान नहीं कर सकता है।
सबसे बड़ी विडंबना यह है कि कर्नाटक ऐसे राज्यों में तीसरे स्थान पर है, जो हर साल देश को सबसे अधिक डॉक्टर देते हैं। लेकिन मांड्या में 1: 20,000 का डॉक्टर-मरीज अनुपात छत्तीसगढ़ और झारखंड जैसे पिछड़े राज्यों से अलग नहीं है। विश्व स्वास्थ्य संगठन (डब्ल्यूएचओ) का मानक 1: 1,000 है।
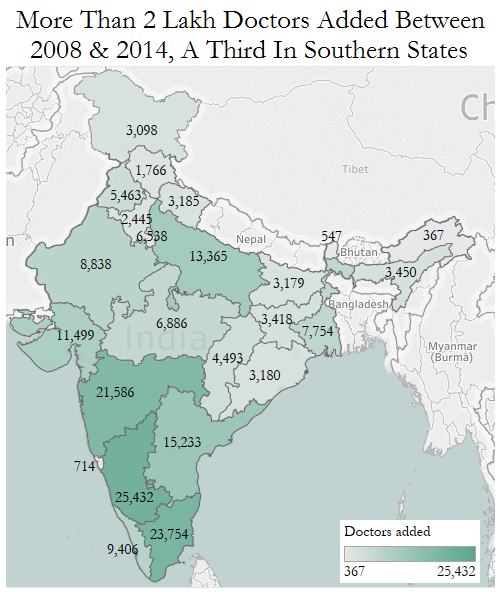
इंडियास्पेंड द्वारा किए गए विश्लेषण से पता चलता है कि वर्ष 2007 और वर्ष 2014 के बीच, अन्य राज्यों की तुलना में दक्षिणी राज्यों ने देश को अधिक डॉक्टर दिए। तमिलनाडु से 23,754 डॉक्टर प्राप्त हुए हैं जबकि कर्नाटक से 25432, केरल से 9406 और आंध्र प्रदेश से 15233 डॉक्टर निकले। यह संख्या इस अवधि के दौरान देश भर में सभी राज्यों से प्राप्त हुए डॉक्टरों की कुल संख्या का एक तिहाई है।
2008 से 2014 के बीच 2 लाख से अधिक डॉक्टर बने, एक तिहाई दक्षिणी राज्यों में
Source: National Health Profile, 2015, Ministry of Health & Family Welfare
फिर भी दक्षिण के इन राज्यों में कहीं भी डॉक्टर-मरीज अनुपात आदर्श मानक के करीब नहीं है। उदाहरण के लिए, इस मापदणड में कर्नाटक का स्थान 10वें और आंध्र प्रदेश का 5वें नंबर पर है।
डॉक्टरों की कमी; राज्यों के बीच असमानता
सरकार द्वारा काफी निवेश करने के बावजूद वर्ष 2007 से वर्ष 2015 के बीच भारत अपने लिए केवल 2.07 लाख नए डॉक्टरों को तैयार कर पाया है। देश के हालात को देखते हुए 3 लाख और नए डॉक्टरों की जरूरत है। इंडियास्पेंड ने पहले ही बताया है कि किस प्रकार भारत 5 लाख डॉक्टरों की कमी की समस्या से जूझ रहा है।
आंकड़ों के विश्लेषण से पता चलता है कि डब्लूएचओ के मानक तक पहुंचने के लिए भारत को एक और दशक का समय लगेगा। राष्ट्रीय स्वास्थ्य प्रोफ़ाइल 2015 की रिपोर्ट के अनुसार, देश के 9.3 लाख डॉक्टरों में से केवल 1.06 लाख डॉक्टर सरकार के लिए काम करते हैं। इसका मतलब है कि हर 11,528 लोगों के लिए एक सरकारी डॉक्टर है।
विश्व बैंक के आंकड़ों के अनुसार, यदि हम गणना में निजी डॉक्टरों को भी जोड़ लेते हैं तो डॉक्टर-मरीज अनुपात केवल 1:1,319 तक ऊपर जाता है । फिर भी यह अनुपात डब्लूएचओ के मानक से कम है। यह संख्या अर्जेंटीना की तुलना में 75 फीसदी और अमेरिका से 70 फीसदी कम है।
विश्व बैंक के आंकड़ों के अनुसार, यदि हम गणना में निजी डॉक्टरों को भी जोड़ लेते हैं तो डॉक्टर-मरीज अनुपात केवल 1:1,319 तक ऊपर जाता है । फिर भी यह अनुपात डब्लूएचओ के मानक से कम है। यह संख्या अर्जेंटीना की तुलना में 75 फीसदी और अमेरिका से 70 फीसदी कम है।
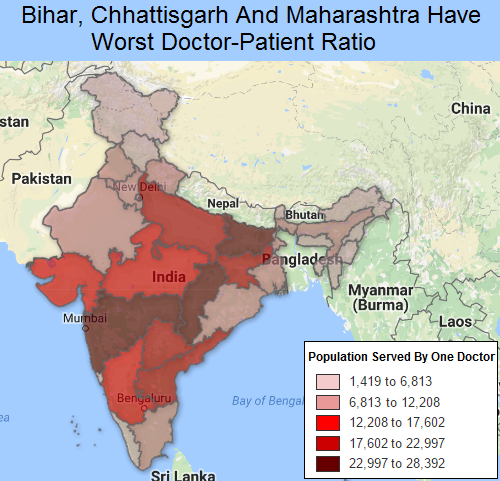
बिहार, छत्तीरगढ़ और महाराष्ट्र का अनुपात बद्तर
Source: National Health Profile, 2015, Ministry of Health & Family Welfare
बिहार में सबसे खराब डॉक्टर-मरीज अनुपात है। यहां पिछले सात साल में केवल 3,179 नए डॉक्टर जोड़े जा सके हैं। डब्ल्यूएचओ के मानक तक पहुंचने में बिहार को 140 वर्ष और लगेंगे।
मेडिकल कॉलेज की सीटें दोगुनी, लेकिन सभी दक्षिण पश्चिम में केंद्रित
उपलब्ध डॉक्टरों की संख्या को सीधे देश में मेडिकल कॉलेजों की संख्या से जोड़ा जा सकता है। पिछले 10 वर्षों के एकत्र आंकड़े कॉलेजों और सीटों की संख्या में प्रभावशाली वृद्धि दिखाते हैं। हर साल 18 कॉलेज और सीटों की संख्या दोगुनी होती है।
स्वास्थ्य एवं परिवार कल्याण मंत्रालय के आंकड़ों के अनुसार, अक्टूबर 2016 तक देश भर में 57,000 मेडिकल सीटों के साथ 422 मेडिकल कॉलेज थे। हालांकि, इनमें से 60 फीसदी छह राज्यों और एक केंद्र शासित प्रदेश में केंद्रित थे। ये राज्य हैं, महाराष्ट्र, कर्नाटक, आंध्र प्रदेश, तमिलनाडु, केरल, गुजरात और पांडिचेरी। इन राज्यों में भारत के मेडिकल सीटों में से 50 फीसदी को कवर करते हैं।
इसके विपरीत, बिहार, उत्तर प्रदेश और असम जैसे राज्यों में जहां चिकित्सा सहायता की ज्यादा जरूरत है, वहां कॉलेजों की संख्या कम है।
निजी कॉलेजों की संख्या सरकारी से अधिक
एक बात और भी गौर करने लायक है। पिछले साल जो भी नए कॉलेज सामने आए, उनमें से अधिकांश कॉलेज निजी थे। वर्तमान में,निजी कॉलेजों की संख्या 224है, जबकि सरकारी मेडिकल कॉलेजों की संख्या मात्र 198 है।
पूर्वोत्तर के राज्यों में चिकित्सा शिक्षा में उद्यमियों का रुझान न के बराबर है। असम, मणिपुर, मेघालय, त्रिपुरा और नागालैंड में एक भी कॉलेज नहीं है। सिक्किम में केवल एक कॉलेज है।
एक दशक में 71 सरकारी, 107 निजी मेडिकल कॉलेज जुड़े
Source: Rajya Sabha answers: 2016 and 2006
इंडियन मेडिकल एसोसिएशन के देवरस किरणशंकर का कहना है, “चिकित्सा शिक्षा एक संपन्न व्यापार है। लेकिन चिकित्सा शिक्षा के क्षेत्र में निजी निवेश दक्षिणी राज्यों और महाराष्ट्र में केंद्रित है। पिछड़े राज्यों में आकर्षण नहीं है। दूसरी बात यह है कि निजी मेडिकल कॉलेजों में अधिकतर अमीर छात्रों को दाखिला मिलता है। वे ग्रामीण क्षेत्रों में काम करने की कम इच्छुक रहते हैं। इनमें से अधिकांश विदेश चले जाते हैं।”
किरण शंकर कहते हैं कि, अधिक किफायती चिकित्सा संस्थानों को खोलने के संबंध में सरकार को हस्तक्षेप करने की जरुरत है। किरणशंकर ने छत्तीसगढ़ का हवाला दिया है। छत्तीसगढ़ में पांच सरकारी मेडिकल कॉलेज और केवल एक निजी कॉलेज है, जो कि आदर्श स्थिति है। अन्य राज्य भी इसका अनुकरण करे तो हालात बदल सकते हैं।
भारत अब भी स्वास्थ्य पर कम खर्च करता है
भारत के गरीब राज्यों के स्वास्थ्य संकेतक ऐसे कई देशों से बद्तर हैं, जो उनकी तुलना में अधिक गरीब हैं। हालांकि इसमें कुछ आश्चर्य नहीं है। क्योंकि पिछले दो दशकों में भारत के सकल घरेलू उत्पाद के एक हिस्से के रूप में स्वास्थ्य व्यय में सुधार नहीं हुआ है। 1995 में ये सकल घरेलू उत्पाद का 1.1 फीसदी था और 2014 में 1.4 फीसदी तक पहुंचा है।
बारहवीं पंचवर्षीय योजना और 2015 में तैयार स्वास्थ्य नीति, स्वास्थ्य पर सार्वजनिक व्यय में वृद्धि करने के लिए प्रतिबद्ध है। यह आंकड़े सकल घरेलू उत्पाद के 2.5 फीसदी तक हो सकती है।
ब्रिक्स के देशों में भारत स्वास्थ्य पर सबसे कम खर्च करता है।
वर्ष 2014 विश्व बैंक की रिपोर्ट के अनुसार, भारत में स्वास्थ्य व्यय का 89.2 फीसदी निजी (आउट ऑफ पॉकेट) है । 1995 में यह 91.4 फीसदी था। इलाज में व्यय का वह हिस्सा, जो तीसरे पक्ष यानी बीमा या सरकार सब्सिडी से अलग मरीज स्वास्थ्य सेवा प्रदाता के लिए खुद जो भुगतान करते हैं, ‘आउट ऑफ पॉकेट’ खर्च कहा जाता है।
राष्ट्रीय स्वास्थ्य और परिवार कल्याण मंत्रालय के स्वास्थ्य नीति 2015 के रिपोर्ट के अनुसार, वर्ष 2011-12 में, ग्रामीण इलाकों में कुल घरेलू प्रति व्यक्ति मासिक खर्च के अनुपात के रूप में स्वास्थ्य देखभाल पर ‘आउट ऑफ पॉकेट’ खर्च की हिस्सेदारी 69 फीसदी थी। जबकि शहरी इलाकों के लिए यही आंकड़े 5.5 फीसदी थे। इससे लोगों के कंधों पर स्वास्थ्य लागत का बोझ बढ़ा है।
कम्युनिटी मेडिसिन, सरकारी मेडिकल कॉलेज, कोझीकोड के थय्यिल जयकृष्णण ने अपने शोध पत्र में उल्लेख किया है कि, “भारत में, अस्पताल में भर्ती कराने के लागत के लिए ग्रामीण परिवार मुख्य रूप से घरेलू आय / बचत पर निर्भर रहते हैं। लगभग 68 फीसदी लोग इलाज में अपने बचत से खर्च करते हैं और लगभग 25 फीसदी लोग इसके लिए कर्ज पर निर्भर रहते हैं। शहरी परिवारों में लगभग 75 फीसदी लोग अपनी आय या बचत पर अधिक भरोसा करते हैं। मात्र 18 फीसदी लोग कर्ज पर निर्भर होते हैं।”
उद्योग संगठन इंडिया ब्रांड इक्विटी फाउंडेशन के अनुसार, वर्ष 2020 तक भारतीय स्वास्थ्य उद्योग, जो 2008 के मंदी के दौरान भी मजबूत बना रहा था,18 करोड़ लाख रुपये तक बढ़ने का अनुमान है।
क्यों ग्रामीण भारत चिकित्सा सहायता के लिए पहुंचता है शहर
मेलकोटे की अपर्याप्त बुनियादी चिकित्सा ढांचा गांवों की स्थिति को दर्शाता है। देश की दो-तिहाई आबादी गांवों में रहती है, लेकिन ज्यादातर डॉक्टर शहरी क्षेत्रों में केंद्रित रहते हैं, जहां पहले से ही अच्छी चिकित्सा बुनियादी ढांचा है। भारत भर के पीएचसी में, केवल 27,355 एलोपैथिक डॉक्टरो ग्रामीण क्षेत्रों में तैनात थे। दो वर्ष के आंकड़ों से पता चलता है कि 79,060 डॉक्टर कस्बों और शहरों में काम कर रहे थे।
केंद्रीय स्वास्थ्य मंत्री जे पी नड्डा ने इस विषमता को स्वीकार किया है। राज्यसभा में, ग्रामीण क्षेत्रों में डॉक्टरों की काम करने की अनिच्छा पर पूछे गए सवाल के जवाब में नड्डा ने कहा, “ गांवों और शहरों के बीच बुनियादी सुविधाओं के आभाव की खाई की वजह से डॉक्टर गांव को पसंद नहीं करते।”
उन्होंने कहा कि ग्रामीण क्षेत्रों में प्राथमिक स्वास्थ्य केन्द्रों में तैनात डॉक्टरों की संख्या 2007 में 22,608 से बढ़ कर 2014 में 27,355 हुई है। हालांकि सुधार की गति धीमी है।
ग्रामीण क्षेत्रों के प्राथमिक स्वास्थ्य केन्द्रों, 3000 से अधिक डॉक्टरों की कमी है। पिछले 10 वर्षों में इस कमी में 200 फीसदी की वृद्धि हुई है। इस संबंध में इंडियास्पेंड ने फ़रवरी 2016 में विस्तार से बताया है।
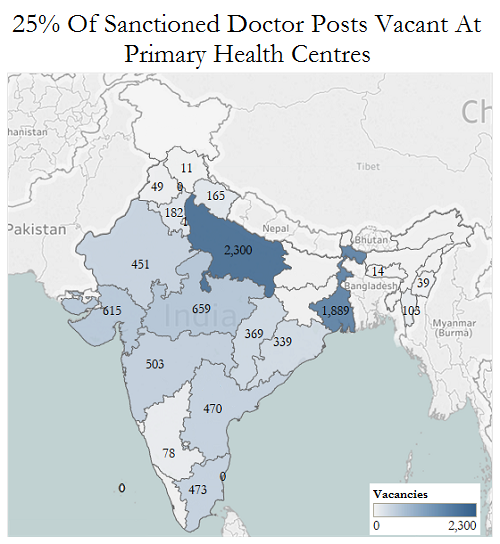
लेकिन पैमाने, संसाधन, प्रशिक्षण और वित्तीय परिव्यय पर सरकार के प्रयासों में कमी है। ग्रामीण स्वास्थ्य सांख्यिकी रिपोर्ट के अनुसार, पीएचसी में डॉक्टरों के लिए स्वीकृत पदों में से लगभग 25 फीसदी और सामुदायिक स्वास्थ्य केंद्रों में विशेषज्ञ के स्वीकृत पदों में से 66 फीसदी रिक्त पड़े हैं।
पीएचसी में डॉक्टरों के लिए स्वीकृत पदों में से 25 फीसदी रिक्त
Source: Rural Health Statistics, 2014-15, Ministry of Health & Family Welfare
कृष्णशंकर कहते हैं, “इसके लिए सरकार जिम्मेदार है। आवश्यक बुनियादी ढांचा बनाए बिना, दवाओं के बिना, चिकित्सा उपकरण और प्रयोगशाला सुविधाओं के बिना दूर गांव के तैनात डॉक्टर कैसे ठीक से काम कर पाएंगे? वहां डॉक्टरों के परिवारों के लिए स्कूल और घर होने चाहिए।”
(मल्लिकार्जुन बेंगलुरु स्थित एक स्वतंत्र पत्रकार हैं और 101Reporters.com से जुड़े हैं। 101Reporters.com जमीनी स्तर पर काम करने वाले पत्रकारों का राष्ट्रीय नेटवर्क है।)
यह लेख मूलत: अंग्रेजी में 16 नवम्बर 2016 को indiaspend.com पर प्रकाशित हुआ है।
हम फीडबैक का स्वागत करते हैं। हमसे respond@indiaspend.org पर संपर्क किया जा सकता है। हम भाषा और व्याकरण के लिए प्रतिक्रियाओं को संपादित करने का अधिकार रखते हैं।
__________________________________________________________________
"क्या आपको यह लेख पसंद आया ?" Indiaspend.com एक गैर लाभकारी संस्था है, और हम अपने इस जनहित पत्रकारिता प्रयासों की सफलता के लिए आप जैसे पाठकों पर निर्भर करते हैं। कृपया अपना अनुदान दें :